
Στρωματικοί όγκοι του στομάχου
Οι στρωματικοί όγκοι (Gastrointestinal Stroma Tumors) – GIST) ανήκουν στους μεσεγχυματικούς όγκους και αποτελούν την πλειονότητα των μεσεγχυματικών όγκων του γαστρεντερικού συστήματος. Είναι σπάνιοι. Μπορούν να εμφανιστούν σε όλο το μήκος του γαστρεντερικού συστήματος, όμως η πιο κοινή τους θέση είναι στον στόμαχο (45-60%) –όπου αποτελούν το 1-3% των όγκων του στομάχου-, στο λεπτό έντερο (30%) και τέλος στον οισοφάγο (5%) και το παχύ έντερο (5-10%). Πολύ σπάνια μπορεί να εμφανιστούν στο μεσεντέριο, στο περιτόναιο, στο επίπλουν, στην χοληδόχο κύστη, στο πάγκρεας, στο ήπαρ και στην ουροδόχο κύστη. Αυτοί οι όγκοι, οι οποίοι εμφανίζονται εκτός του γαστρεντερικού συστήματος ονομάζονται εξωγαστρεντερικοί στρωματικοί όγκοι (Extra-Gastrointestinal Stromal Tumor – E-GIST).
Οι στρωματικοί όγκοι χαρακτηρίζονται από την έκφραση του c-KIT (CD117) στο 85-95% των περιπτώσεων. Ένα 3-5% των περιπτώσεων στρωματικών όγκων, οι οποίοι δεν εκφράζουν το CD117, έχουν μετάλλαξη στο PDGFR-a (Platelet Derived Growth Factor Receptor). Όλοι οι στρωματικοί όγκοι δεν είναι αναγκαστικά κακοήθεις, αν και θεωρούνται ως τέτοιοι. H πιθανότητα μετάλλαξης αυτών των όγκων σε κακοήθεις εξαρτάται από τον βαθμό διαφοροποίησης (G Grading), από το μέγεθος του όγκου και την ύπαρξη ή μη μεταστάσεων.
Οι στρωματικοί όγκοι μπορούν να δώσουν μεταστάσεις, κυρίως αιματογενώς, με τις πιο κοινές θέσεις να είναι το ήπαρ και το περιτόναιο. Οι λεμφογενείς μεταστάσεις είναι σπάνιες (0-8%).
Οι στρωματικοί όγκοι αποτελούν το 1% των όγκων του γαστρεντερικού συστήματος. Στην πλειονότητα τους εμφανίζονται στην 5η με 7 η δεκαετία ζωής, ενώ δεν υπάρχει διαφορά στην επίπτωση μεταξύ των φύλων
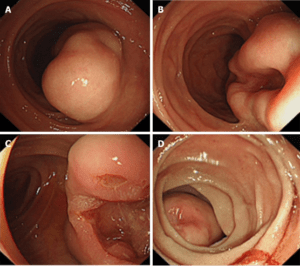
Κλινική εικόνα – Διάγνωση
Οι στρωματικοί όγκοι δίνουν συμπτώματα στο 70% των περιπτώσεων. Ένα 20% θα ανευρεθεί τυχαία σε ενδοσκοπικό έλεγχο ή κατά την διάρκεια μίας επέμβασης για άλλο λόγο. Τα συμπτώματα και τα σημεία δεν είναι ειδικά της νόσου και γι’ αυτό το 50% των ασθενών έχουν ήδη προχωρημένη νόσο την στιγμή της διάγνωσης. Στο 52% των περιπτώσεων εμφανίζεται με σημεία αιμορραγίας από το γαστρεντερικό (κυρίως από το ανώτερο)
Τα περισσότερο όμως συμπτώματα εμφανίζονται από την ύπαρξη του όγκου όταν αυξηθεί σε εύλογο μέγεθος προκαλώντας πιεστικά φαινόμενα.
Η πλειονότητα των ασθενών όμως προσέρχονται με άτυπα συμπτώματα:
- ναυτία
- έμετος
- κοιλιακή δυσφορία
- πρώιμο αίσθημα κορεσμού
- απώλεια βάρους
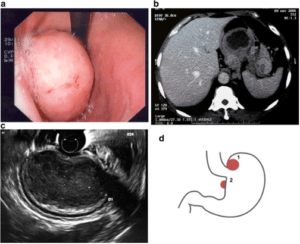
Για την διάγνωση τους είναι απαραίτητος ο ενδοσκοπικός έλεγχος, κοινώς η οισοφαγογαστροσκόπηση και η push εντεροσκόπηση και πιο σπάνια η ενδοκόπηση με χρήση κάψουλας. Αυτές οι εξετάσεις (με την εξαίρεση της κάψουλας) μας δίνουν την δυνατότητα να εντοπίσουμε τον όγκο και να λάβουμε βιοψία. Στις περιπτώσεις όπου είναι αμφίβολη η ακριβής τοποθεσία της βλάβης ή το ακριβές μέγεθος της βλάβης έχει βοηθητική θέση και το ενδοσκοπικό υπερηχογράφημα. Μέσα από αύτη την εξέταση δίνεται η εναλλακτική για την ιστολογική διάγνωση του όγκου μέσω της βιοψίας με λεπτή βελόνη (Fine Needle Aspiration- FNA). Οι απεικονιστικές εξετάσεις (Αξονική Κολίας -CT, μαγνητική εντερογραφία – MR Sellink) έχουν θέση για την εκτίμηση του μεγέθους του όγκου και τον αποκλεισμό μεταστάσεων. Οι αιματολογικές και βιοχημικές εξετάσεις δεν είναι διαγνωστικές και δεν υπάρχουν ειδικοί καρκινικοί δείκτες στο αίμα για τους στρωματικούς όγκους του στομάχου.
Για την διάγνωση τους είναι απαραίτητος ο ενδοσκοπικός έλεγχος, κοινώς η οισοφαγογαστροσκόπηση και η push εντεροσκόπηση και πιο σπάνια η ενδοκόπηση με χρήση κάψουλας. Αυτές οι εξετάσεις (με την εξαίρεση της κάψουλας) μας δίνουν την δυνατότητα να εντοπίσουμε τον όγκο και να λάβουμε βιοψία. Στις περιπτώσεις όπου είναι αμφίβολη η ακριβής τοποθεσία της βλάβης ή το ακριβές μέγεθος της βλάβης έχει βοηθητική θέση και το ενδοσκοπικό υπερηχογράφημα. Μέσα από αύτη την εξέταση δίνεται η εναλλακτική για την ιστολογική διάγνωση του όγκου μέσω της βιοψίας με λεπτή βελόνη (Fine Needle Aspiration- FNA). Οι απεικονιστικές εξετάσεις (Αξονική Κολίας -CT, μαγνητική εντερογραφία – MR Sellink) έχουν θέση για την εκτίμηση του μεγέθους του όγκου και τον αποκλεισμό μεταστάσεων. Οι αιματολογικές και βιοχημικές εξετάσεις δεν είναι διαγνωστικές και δεν υπάρχουν ειδικοί καρκινικοί δείκτες στο αίμα για τους στρωματικούς όγκους του στομάχου.
Ιστολογικά οι στρωματικοί όγκοι κατατάσσονται είτε ως όγκοι από αστεροειδή κύτταρα 70% είτε ως επιθηλιοειδείς όγκοι 20% . Για την επιβεβαίωση της διάγνωσης χρησιμοποιούνται ειδικοί ανοσοϊστοχημικοί δείκτες: όπως CD117 (θετικό στο 85-95%) και CD34 (θετικό στο 60-70%).
Θεραπεία
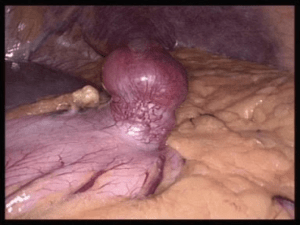
Η θεραπεία εκλογής της εντοπισμένης νόσου είναι η πλήρης χειρουργική εξαίρεση της βλάβης σε καθαρά όρια (R0) χωρίς να επέλθει ρήξη του όγκου, για την αποφυγή περιτοναϊκών εμφυτεύσεων, όπου αυτό είναι δυνατόν. Σε πολύ μεγάλους όγκους και με στόχο να μειωθεί αυτό βοηθώντας έτσι σε μία επέμβαση όπου μετά την εκτομή θα διατηρηθούν λειτουργικά όργανα, συνιστάται (σέ όγκους που εμφανίζουν συγκεκριμένες μεταλλάξεις) η προεγχειρητική χρήση ιματινίμπης (αναστολεας τυροσινικής κινάσης – Gleevec). Εάν ο όγκος έρχεται σε επαφή με γειτονικό όργανο προτείνεται η en bloc χειρουργική εξαίρεση του όγκου, εάν κάτι τέτοιο είναι δυνατόν. Εάν ο όγκος είναι μεγάλος μπορεί να εφαρμοσθεί μερική εξαίρεση αυτού με σκοπό την ανακούφιση του ασθενούς από τα συμπτώματά του και όχι την θεραπεία αυτού. Ιδιαίτερα σημαντικό είναι το γεγονός ότι στους συγκεκριμένους όγκους απαιτείται η αφαίρεση μόνο αυτών και όχι ολόκληρου του πάσχοντος οργάνου, διατηρώντας μια πλήρη λειτουργικότητα. Το είδος της προσπέλασης (ανοικτό χειρουργείο ή λαπαροσκοπικό) εξαρτάται από την εντόπιση και το μέγεθος του όγκου. Έτσι μεγάλοι όγκοι σε «δύσκολα» σημεία χειρουργούνται ανοικτά ενώ μικρότεροι όγκοι μπορούν να εξαιρεθούν λαπαροσκοπικά.
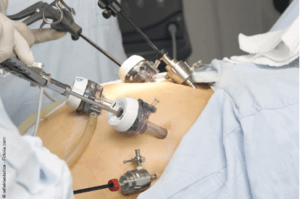
Πρόγνωση – Θεραπεία μετά το χειρουργείο
Τα χαρακτηριστικά, τα οποία μελετώνται για την αξιολόγηση της επιθετικότητας ενός στρωματικού όγκου είναι: η συχνότητα μιτώσεων (περισσότερες από 5 ανά 50 οπτικά πεδία) και το μέγεθος σε συνδυασμό με την εντόπιση του όγκου. Συνήθως όγκοι μεγαλύτεροι από 5cm θεωρούνται επιθετικοί ενώ όγκοι μικρότεροι των 5cm θεωρείται ότι έχουν καλοήθη συμπεριφορά. Για αυτό και στους «επικίνδυνους» όγκους συνιστάται η μετεγχειρητική χορήγηση ιματινιμπής ή σουνιτινίμπης ανάλογα πάντα με τους ιστολογικούς υποτύπους. Πριν από την εισαγωγή της ιματινίμπης στη θεραπεία των στρωματικών όγκων, η 5ετής επιβίωση μετά την χειρουργική εξαίρεση του όγκου ήταν από 40-70%, ενώ η μέση επιβίωση μετά από υποτροπή ήταν οι 15 μήνες. Η πρόγνωση των χαμηλού κινδύνου στρωματικών όγκων ήταν αρκετά καλή, όμως δεν ισχύει το ίδιο και για τους υψηλού κινδύνου στρωματικούς όγκους, οι οποίοι είχαν ποσοστό υποτροπής έως και 30%.
Απαραίτητη είναι η παρακολούθηση μετά το χειρουργείο (follow-up) επειδή η πλειοψηφία των όγκων τείνει να υποτροπιάζει μέσα στα πρώτα 3-5 έτη. Το follow up περιλαμβάνει κλινική εξέταση, γαστροσκόπηση, υπερηχοτομογραφημα κοιλίας καθώς και αξονική τομογραφία σε προκαθορισμένα χρονικά διαστήματα.

